“没想到,困扰了我几十年的病,在徐州市第一人民医院一次手术就给解决了!”
近日,在徐州一院普外·肝胆胰外科的病房里,即将出院的Z女士(化姓)开心地表示。
50岁的她,来自连云港某县,皮肤上那层淡淡的黄色,从记事起就如影随形。为此,家人带着她去了许多医院,得到的答案总是模糊不清。久而久之,这抹黄色成了她生命中无法褪去的底色。
谁能想到,这个跨越近半个世纪的谜题,竟因为年初的一次看似普通的“肚子疼”,在徐州一院被彻底解开。而最终的答案,是一种发病率极低的罕见血液病——遗传性球形红细胞增多症。
腹痛不过是“冰山一角”
2026年初,Z女士出现腹部隐痛不适,饭后尤其明显。起初,她以为是胃病,自己买了胃药服用,症状时好时坏。一个多月后,疼痛再次袭来,还伴有干呕。这一次,家人带她来到离家170余公里的徐州一院。
消化内科接诊医生、消化内窥镜中心副主任李振涛第一眼就注意到了她明显的皮肤黏膜黄染。询问病史时,Z女士随口说了一句:“我这皮肤黄从小就有,几十年了,查不出来啥毛病。”这句看似平淡的话,却成为日后揭开冰山一角的突破口。
一串异常指标引发的“大追查”
入院后的系统检查结果一项项出来——
脾脏巨大:脾脏增大达22cm×15cm×15cm(正常成人的脾脏不过拳头大小),肋下清晰可及。
血液严重异常:血红蛋白仅79g/L(正常女性应高于115g/L),属于中度贫血;网织红细胞百分比高达16%,是正常值的近8倍,提示骨髓正在拼命制造红细胞。
肝功能亮起红灯:总胆红素高达429.3µmol/L(成人正常值一般为2.00-22.00µmol/L),其中间接胆红素占397.1µmol/L(成人正常值一般为2.00-14.00µmol/L);转氨酶也显著升高。
感染指标飙升:超敏C反应蛋白180.84mg/L(正常参考值<10mg/L),提示存在急性炎症。
影像学发现:除了慢性胃肠道炎症、憩室,还有胆囊多发结石、肝总管及胆总管多发结石。
眼前的图景错综复杂:严重的溶血性贫血、巨脾、肝胆系统多发结石、肝功能损伤、急性感染……这些症状看似散落一地,但徐州一院的专家们敏锐地察觉到,它们之间一定存在着某种内在的逻辑链条。
“这不是普通的胆石症病例,尽快联系血液内科、普外·肝胆胰外科专家团队联合会诊,明确病因!”
在消化内科学科带头人、党委委员、副院长陈光侠教授的指导下,李振涛团队没有急于“头痛医头”。他们在积极为患者抗感染、保肝降酶的同时,开启了一场跨学科的“破案”之旅。
MDT抽丝剥茧寻病因
普外·肝胆胰外科副主任宋兴超、血液内科主任医师葛晋源等会诊专家闻讯赶来,和消化内科专家团队共同面对这份错综复杂的病史。
摆在眼前的首要问题,是胆道系统多发结石引起的梗阻性黄疸。手术指征明确:必须尽快解除胆道梗阻,避免感染加重、肝功能衰竭等危及生命的并发症发生。
但是,如何解释患者几十年的黄疸病史?如何解释同时存在的严重的溶血性贫血和巨脾?“这些症状绝不是孤立的。”会诊现场,专家们反复推敲。
面对Z女士“幼年起病、黄疸数十年、巨脾、重度贫血”的完整病史图谱,从医30余年的葛晋源脑海中浮现出一个略显陌生的诊断名词——遗传性球形红细胞增多症。这是一种在我国比较罕见的遗传性溶血性疾病。他将患者的资料发到科室工作群里,很快,一场线上“头脑风暴”在血液内科展开。专家们反复比对数据、追索文献,经过充分讨论,最终达成共识:高度怀疑遗传性球形红细胞增多症,建议基因检测确认。
“如果真是这个病,那么治疗方案就必须做出关键调整:不仅要通过手术解除当前的胆道梗阻,更要从根源上终止红细胞在脾脏的持续破坏——这意味着,手术需要同时完成胆石症的治疗和巨脾切除。”会诊专家一致认为。
最终,患者的基因检测结果,印证了血液内科专家团队的预判。
一切终于说得通了
据葛晋源介绍,遗传性球形红细胞增多症,是由于基因缺陷导致红细胞膜结构异常。原本像“双凹圆盘”一样的正常红细胞,变成了“球状”。这种球形红细胞变形能力差,无法顺利通过脾脏的微小血窦,最终被脾脏这个“过滤器”识别并吞噬破坏,导致血管外溶血。
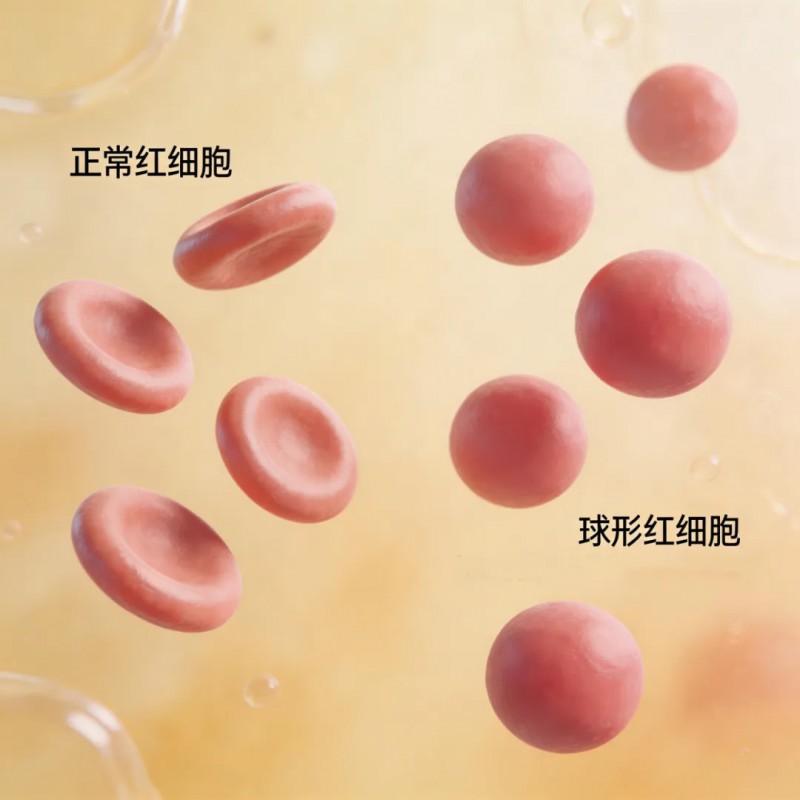
这正是患者几十年黄疸的根源:红细胞被不断破坏,胆红素持续升高。
也正是这种长期的溶血,让胆汁中的胆红素浓度持续增高,逐渐形成了胆红素钙结石,堵塞了胆囊和胆总管。
而脾脏,作为破坏红细胞的“主战场”,在长年累月的“高强度工作”下,被迫代偿性增大,最终长到了惊人的22cm×15cm×15cm,并引发了脾功能亢进,进一步加重贫血。
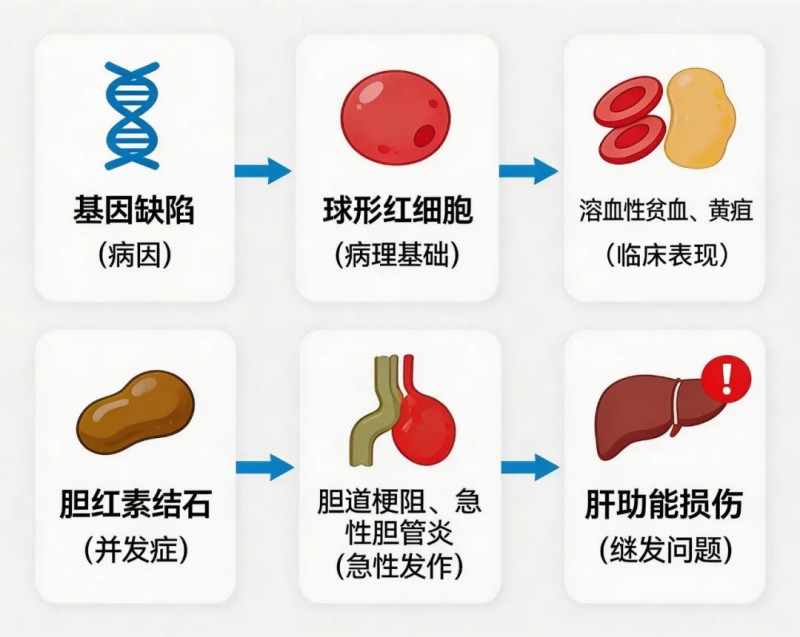
这是一个典型的“多米诺骨牌效应”:基因缺陷(病因)→ 球形红细胞(病理基础)→ 溶血性贫血、黄疸(临床表现)→ 胆红素结石(并发症)→ 胆道梗阻、急性胆管炎(急性发作)→ 肝功能损伤(继发问题)。
葛晋源感慨:“这种病在北美及北欧地区患病率较高,但在我国发病率很低。我从医多年也仅见过4例。要是没有多学科协作诊疗机制,这个病因很可能再次漏网。”
至此,所有看似散落的“拼图”终于被串联成一条完整的逻辑链条。
一台高难度的腹腔镜微创手术
病因水落石出。接下来的治疗方案也随之清晰。
患者目前急需解决两大核心问题:一是解除胆道梗阻、清除结石;二是切除巨脾,从根源上终止红细胞在脾脏的过度破坏。
这意味着一台高难度的复合手术——腹腔镜下巨脾切除+胆总管切开取石+T管引流+胆囊切除,即将在多学科专家的共同护航下展开。
手术难度在于:
巨脾体积巨大,占据腹腔有限空间,影响手术视野;
脾脏血供丰富,周围毗邻胰尾、胃、结肠等重要脏器,稍有不慎就可能引发难以控制的大出血;
同时还要进行精细的胆道探查和取石;
这些都对术者的腹腔镜操作技术要求极高。
3月2日,术前一天。一场由肝胆胰外科、麻醉科、医学影像科等多学科参与的术前讨论会正在紧张进行中。
围绕本次手术,各科室专家分别从专业的角度提出相关建议,宋兴超团队则将手术入路、操作步骤、潜在风险点逐一拆解、反复推演。从如何安全游离脾周韧带、处理脾蒂,到胆总管切开的位置、取石的手法、T管的放置,每一个细节都制定了详尽的方案和应急预案。
3月3日,手术如期进行。
在麻醉科副主任医师杨丽、张进,主治医师赵盼盼团队,手术室护理骨干邓玉嫄、李启月团队的全程护航、默契配合下,一场关于精度与定力的“指尖艺术”,由宋兴超手术团队在方寸之间的腹腔镜下拉开帷幕。
随着腹腔镜头的进入,巨大脾脏赫然在目,几乎占据了左上腹的全部空间。宋兴超和团队骨干主治医师杨伟斌,住院医师马啸、何子凡沉着应对,凭借精湛的解剖功底和娴熟的腔镜技巧,小心翼翼地分离脾周粘连,游离脾结肠韧带、脾肾韧带、脾膈韧带,精准解剖出脾动脉并予以结扎。
随着脾动脉的阻断,巨大的脾脏逐渐缺血、缩小,为后续操作创造了空间。宋兴超团队精细处理脾蒂、完整切除脾脏并装入取物袋。
紧接着,手术团队转攻胆道。切开胆总管,见多枚结石嵌顿其中,用取石钳完整取出结石;探查确认肝内外胆管通畅后,置入T管引流并仔细缝合。
最后,切除充满结石的胆囊。
四个手术,一气呵成,全程腹腔镜下完成,视野干净,出血量少。
当Z女士被推出手术室的那一刻,守候在外的家人看到的是宋兴超团队疲惫却笃定的神情:“手术非常顺利。”
褪去的“黄色”与绽放的新生
术后的每一天,Z女士的皮肤都在肉眼可见地变白,变亮,肝功能指标一天比一天好转,贫血也在逐渐纠正。那个跟随了她近五十年的“黄色印记”,正在迅速消退。在她的心中,也涌动着对医护人员的感激之情——自己只是“肚子疼”来看病,但徐州一院的专家们,却从这普通的症状中,抽丝剥茧,找到了横跨近半个世纪的病根,并一次手术解决了所有问题。“真应该早一点儿来!”
于细微处见真章
从对病情蛛丝马迹的“洞察秋毫”,到对病因抽丝剥茧的“精准锁定”,再到微创手术的“精雕细琢”,徐州一院成功破解了困扰Z女士近50年的黄疸谜团。这不仅是一次手术的成功,更是徐州一院多学科协作诊疗模式(MDT)结出的硕果。消化内科、血液内科、肝胆胰外科、麻醉科、医学影像科……每一个科室的专家,都在各自的位置上,为患者拼上了一块重要的拼图。
正如宋兴超常说的那样:“医生治的不只是病,更是生病的人。面对复杂的病情,多问一个为什么,多请一个科室会诊,可能就是患者命运的分水岭。”
对于Z女士而言,2026年的春天,是她人生的分水岭——从此,她终于可以告别那抹困扰半生的黄色,拥抱真正健康的人生。
(注:文中所标注的检验结果正常值因检测方法、仪器及人群不同存在差异。)
供稿 | 李文锦




 苏公网安备32031102000718号
苏公网安备32031102000718号